Diabetes mellitus ist eine Stoffwechselstörung, die durch einen Anstieg des Blutzuckers gekennzeichnet ist.
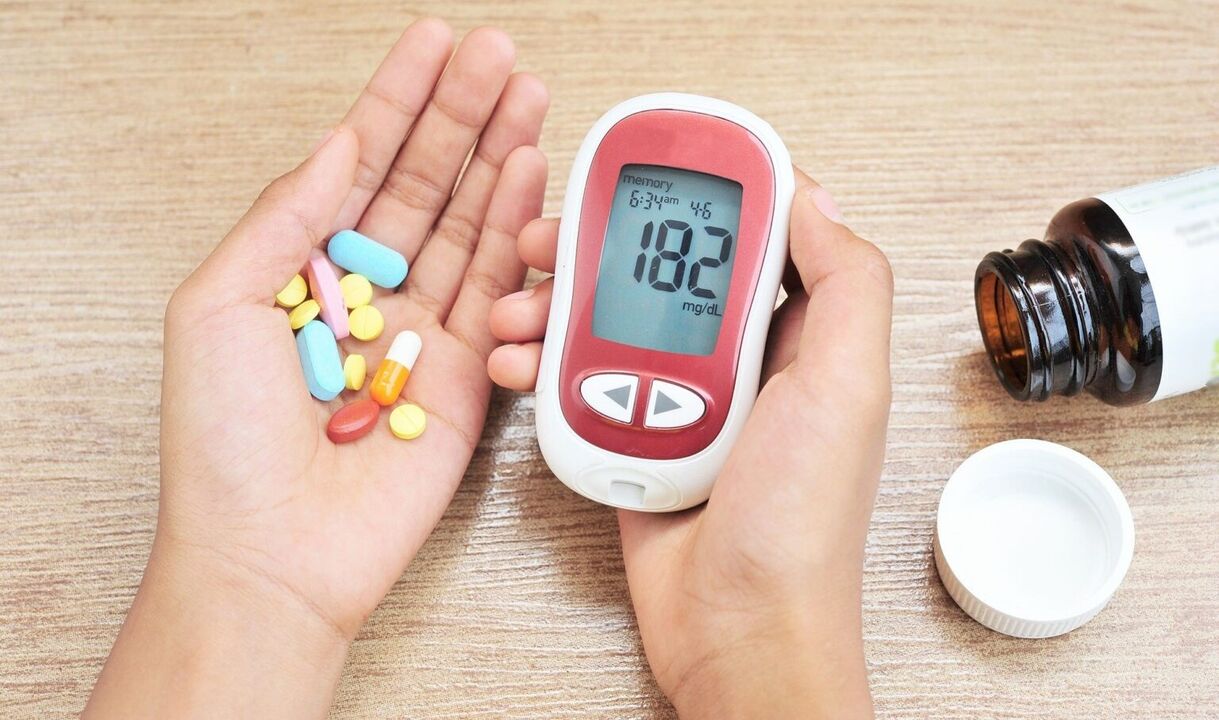
Die Krankheit tritt als Ergebnis von Defekten bei der Produktion von Insulin, einem Defekt bei der Wirkung von Insulin oder beiden dieser Faktoren auf. Zusätzlich zum erhöhten Blutzuckerspiegel manifestiert sich die Krankheit durch die Freisetzung von Zucker im Urin, das reichlich vorhandene Urinieren, einen erhöhten Durst, Störungen des Fett-, Protein- und Mineralstoffwechsels und die Entwicklung von Komplikationen.
Typen
- Typ -1 -Diabetes (Autoimmun, idiopathisch): Zerstörung der Beta -Zellen der Bauchspeicheldrüse, die Insulin produzieren.
- Typ -2 -Diabetes mellitus - mit der vorherrschenden Unempfindlichkeit von Geweben gegenüber Insulin oder einem vorherrschenden Defekt der Insulinproduktion mit oder ohne Unempfindlichkeit.
- Diabetes -Schwangerschaftszucker tritt während der Schwangerschaft auf.
- Andere Typen:
- genetische Defekte;
- Diabetes, die durch Arzneimittel und andere Chemikalien verursacht werden;
- Diabetes, die durch Infektionen verursacht werden;
- Pankreatitis, Trauma, Entfernung der Bauchspeicheldrüse, Akromegalie, Izenko - Kuskinka, Thyrotoxikose und andere.
Schwere
- Einfacher Strom: Es gibt keine Komplikationen.
- Durchschnittlicher Schweregrad: Die Augen, Nieren und Nerven schädigen.
- Schwerer Strom: Ferne Komplikationen von Diabetes.
Symptome von Diabetes
Die Hauptsymptome der Krankheit sind Manifestationen wie:
- Reichlich Urinieren und erhöhten Durst;
- Erhöhter Appetit;
- Allgemeine Schwäche;
- Hautläsionen (zum Beispiel Vitiligo), Vagina und Harnwege werden bei nicht geschwächtem Patienten aufgrund der aufkommenden Immunschwäche besonders häufig beobachtet.
- Der Unschärfe des Sehens wird durch Veränderungen der Flipping -Medien des Auges verursacht.
Typ -1 -Diabetes beginnt normalerweise in jungen Jahren.
Typ -2 -Diabetes werden normalerweise bei Menschen über 35 bis 40 Jahre diagnostiziert.
Diagnose von Diabetes
Die Diagnose der Krankheit basiert auf Blut- und Urintests.
Um eine Diagnose zu stellen, wird die Glukosekonzentration im Blut bestimmt (ein wichtiger Umstand ist eine wiederholte Bestimmung eines erhöhten Zuckergehalts und an anderen Tagen).
Die Ergebnisse der Analyse sind normal (in Abwesenheit von Diabetes)
Auf leeren Magen oder 2 Stunden nach dem Test:
- Venöses Blut - 3, 3–5, 5 mmol/l;
- Kapillarblut - 3, 3–5, 5 mmol/l;
- Blut venöser Plasma - 4–6, 1 mmol/l.
Die Analyse führt zu Vorhandensein von Diabetes mellitus
Auf leeren Magen:
- Venöses Blut mehr als 6, 1 mmol/l;
- Kapillarblut mehr als 6, 1 mmol/l;
- Das venöse Blutplasma beträgt mehr als 7, 0 mmol/l.
Zu jeder Tageszeit, unabhängig von der Zeit des Essens:
- Venöses Blut mehr als 10 mmol/l;
- Kapillarblut mehr als 11, 1 mmol/l;
- Das venöse Blutplasma beträgt mehr als 11, 1 mmol/l.
Der Niveau des glykierten Bluthämoglobins bei Diabetes übersteigt 6, 7–7, 5 %.
Mit dem Inhalt des C-Peptids können Sie den Funktionszustand der Beta-Zellen bewerten. Bei Patienten mit Diabetes vom Typ 1 ist dieser Niveau normalerweise bei Patienten mit Diabetes vom Typ 2 - normal oder erhöht bei Patienten mit Insulinom - stark erhöht.
Die Konzentration von immunreaktivem Insulin wird mit Typ 1 normalerweise mit Typ 2 reduziert.
Die Bestimmung der Glukosekonzentration im Blut zur Diagnose von Diabetes wird nicht vor dem Hintergrund der akuten Erkrankung, der Verletzung oder des chirurgischen Eingriffs vor dem Hintergrund der kurzfristigen Verabreichung von Arzneimitteln durchgeführt, die die Konzentration von Glukose im Blut (Nebennierenhormone, Schilddrüsenhormone, Thiazides, Beta-Blocker usw. ), bei Patienten mit Zirrose, mit Zirrose, erhöhen. Leber.
Glukose im Urin bei Diabetes erscheint erst nach Überschreitung der „Nierenschwelle" (ca. 180 mg % 9, 9 mmol/l). Signifikante Schwankungen des Schwellenwerts und die Tendenz, mit dem Alter zu steigen, sind charakteristisch. Daher wird die Definition von Glukose im Urin als unempfindlicher und unzuverlässiger Test angesehen. Der Test dient als grober Bezugspunkt für das Vorhandensein oder Fehlen eines signifikanten Anstiegs der Zucker (Glukose) im Blut und wird in einigen Fällen zur täglichen Beobachtung der Dynamik der Krankheit verwendet.
Behandlung von Diabetes
Körperliche Aktivität und richtige Ernährung bei der Behandlung
In einem signifikanten Teil von Patienten mit Diabetes mellitus, beobachtet die Ernährungsempfehlungen und das Erreichen einer signifikanten Abnahme des Körpergewichts um 5-10 % der anfänglichen Blutzuckerindikatoren, verbessern sich die Norm. Eine der Hauptbedingungen ist die Regelmäßigkeit der physischen Anstrengung (z. B. täglich 30 Minuten zu laufen, 1 Stunde dreimal pro Woche schwimmen). Mit der Glukosekonzentration im Blut> 13–15 mmol/l wird körperliche Aktivität nicht empfohlen.
Bei leichter und mäßiger physischer Anstrengung, die nicht länger als 1 Stunde dauert, ist vor und nach der Last eine zusätzliche Verwendung von Kohlenhydraten erforderlich (15 g leicht verdauliche Kohlenhydrate pro 40 Minuten). Mit einer mäßigen körperlichen Anstrengung von mehr als 1 Stunde und intensiven Sportarten ist es erforderlich, um 20-50 % der Insulindosis zu reduzieren, die während und in den nächsten 6 bis 12 Stunden nach körperlicher Aktivität wirken.
Die Ernährung bei der Behandlung von Diabetes (Tabelle Nr. 9) zielt darauf ab, den Kohlenhydratstoffwechsel und die Prävention des Fettstoffwechsels zu normalisieren.
Behandlung mit Insulinpräparaten
Insulinpräparate für die Behandlung von Diabetes werden in 4 Kategorien unterteilt, nach der Wirkdauer:
- Ultra -Koro -Aktion (der Beginn der Aktion -Nach 15 Minuten beträgt die Dauer der Aktion 3-4 Stunden).
- Schnelle Aktion (der Beginn der Aktion - nach 30 min. - 1 Stunde; Aktionsdauer 6-8 Stunden).
- Die durchschnittliche Dauer der Aktion (der Beginn der Aktion beträgt nach 1–2, 5 Stunden, die Dauer der Aktion beträgt 14 bis 20 Stunden).
- Lange Maßnahmen (der Beginn der Aktion ist nach 4 Stunden; die Aktionsdauer beträgt bis zu 28 Stunden).
Die Terminmodi von Insulin sind ausschließlich individuell und werden für jeden Patienten mit einem Dialitologen oder Endokrinologen ausgewählt.
Methodik zur Einführung von Insulin
Wenn das Insulin an der Injektionsstelle eingeführt wird, muss eine Hautfalte gebildet werden, damit die Nadel unter die Haut eintritt und nicht in Muskelgewebe. Die Hautfalte sollte breit sein, die Nadel sollte in einen Winkel von 45 ° in die Haut gelangen, wenn die Hautdicke geringer ist als die Länge der Nadel.
Bei der Auswahl eines Injektionsplatzes sollten verdichtete Hautbereiche vermieden werden. Injektionsstellen können nicht unsystematisch geändert werden. In Injektionen unter der Haut der Schulter keine Injektionen.
- In der subkutanen Fettfaser der Vorderwand des Bauches sollten die kurzen Insulinpräparate 20-30 Minuten vor dem Essen in die subkutane Faserfaser verabreicht werden.
- In der subkutanen Fettfaser der Oberschenkel oder des Gesäßes werden lange Insulinpräparate in die subkutane Fettfaser eingeführt.
- Ultra -Short -Insulininjektionen werden unmittelbar vor dem Essen und gegebenenfalls während oder unmittelbar nach dem Essen durchgeführt.
Wärme und körperliche Aktivität erhöhen die Insulinabsorptionsrate und die Kälte reduziert sie.























